Việc sử dụng rượu đã trở nên quá mức (lạm dụng) trong cuộc sống sinh hoạt của người dân. Uống rượu thường xuyên gây ra những ảnh hưởng nghiêm trọng đến sức khỏe, trong đó có tình trạng loạn thần. Tại Bệnh viện Đa khoa tỉnh Lạng Sơn,trung bình mỗi tháng tiếp nhận 15 - 20 trường hợp bệnh nhân điều trị bệnh rối loạn tâm thần do rượu. Đa phần các bệnh nhân đều là nam giới trong độ tuổi 30 – 50 tuổi.
Rối loạn tâm thần xảy ra khi cơ thể không đào thải được các độc tố có trong rượu, sẽ gây ứ đọng và tác động đến hệ thần kinh trung ương. Từ đó gây rối loạn chuyển hóa, làm suy giảm chức năng gan, thận; ảnh hưởng vùng cảm xúc, vùng trí nhớ trên của não và khả năng điều khiển hành vi. Ngoài ra, một số người uống rượu thường xuyên, hàng ngày nhưng vì một lý do nào đó khiến họ phải đột ngột ngừng uống cũng sẽ gây loạn thần (hội chứng cai rượu).
Người bị loạn thần do rượu thường có biểu hiện run rẩy, hay giật mình hoảng hốt, nói nhảm, hay xuất hiện ảo giác; thậm chí lên cơn co giật, mê sảng,. Trong cơn ảo giác, có thể tấn công bất kỳ ai mà họ nghĩ đang gây hại cho mình hoặc chạy trốn. Đối với trường hợp bệnh nhân chạy trốn thì khi hết cơn hoang tưởng sẽ trở lại trạng thái bình thường
[[{"fid":"1703","view_mode":"default","fields":{"format":"default","field_file_image_alt_text[und][0][value]":"","field_file_image_title_text[und][0][value]":""},"type":"media","attributes":{"style":"width: 500px; height: 375px;","class":"media-element file-default"},"link_text":null}]]
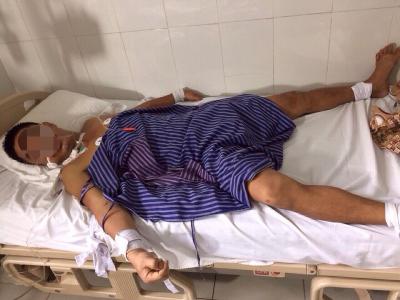
Bệnh nhân điều trị loạn thần phải buộc chặt tay, chân để kiểm soát hành vi tấn công người khác
Đã có trường hợp bệnh nhân loạn thần nhảy từ tầng cao bệnh viện xuống sân, thậm chí dùng dao đâm người khác bị thương rồi tự cắt cổ tử vong.
Khi thấy người nghiện rượu có dấu hiệu loạn thần,cần đưa ngay đến cơ sở y tế để được điều trị đúng cách, không nên tự điều trị tại nhà. Tuy nhiên, điều trị loạn thần và cắt cơn cho người nghiện rượu không khó bằng giai đoạn duy trì và chống tái nghiện.
Để không tái nghiện rượu, bản thân người nghiện cần có nghị lực và quyết tâm từ bỏ rượu, đồng thời tuân thủ chế độ điều trị và liệu pháp tâm lý theo hướng dẫn của bác sỹ. Gia đình và xã hội cần kiên trì vận động để người bệnh từ bỏ thói quen uống rượu, không nên kì thị, xa lánh mà cần giúp đỡ để người bệnh tái hòa nhập cộng đồng.