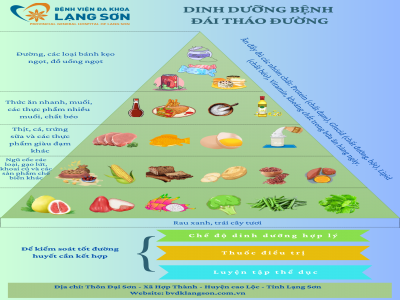
Bệnh đái tháo đường là một bệnh rối loạn chuyển hóa carbohydrate làm giảm dung nạp đối với glucose dẫn đến tăng đường huyết mạn tính. Chế độ ăn là vấn đề quan trọng nhất trong điều trị đái tháo đường với mục đích nhằm đảm bảo cung cấp đủ dinh dưỡng, cân bằng đủ cả về số lượng và chất lượng để có thể kiểm soát đường huyết, duy trì cân nặng lý tưởng, ngăn ngừa biến chứng.
1. Các nguyên tắc cần chú ý:
- Tuân thủ chế độ dinh dưỡng, hoạt động thể lực để đường huyết đạt mục tiêu điều trị.
- Chia thành nhiều bữa (4-6 bữa/ngày), cố định thời gian cho các bữa ăn, ăn đúng giờ, không để quá đói hoặc quá no.
- Hạn chế muối <5g/ngày (1 đơn vị)
- Chọn thực phẩm có chỉ số đường huyết thấp (<55%) để tránh tăng đường huyết cao đột ngột sau bữa ăn đồng thời kiểm soát ổn định đường huyết.
- Tăng cường chất xơ: Người bình thường 3-4 đơn vị tương đương 240g-320g, người đái tháo đường tăng thêm 20g/1000kcal
- Tăng cường thực phẩm giàu kali, canxi, magie.
2. Thực phẩm nên dùng
- Nhóm tinh bột: Gạo, mỳ, ngô, khoai, sắn,… nên chọn: Gạo lứt, bánh mỳ đen hoặc ngũ cốc xay xát dối thay cho gạo trắng, bánh mỳ trắng, bún, phở, bánh đúc…
- Nhóm chất đạm: Các thực phẩm giàu đạm nguồn gốc động vật ít béo: Thịt nạc, cá nạc, tôm, cua, trứng… và nhóm thực phẩm giàu đạm thực vật: Đậu tương và các sản phẩm chế biến từ đậu tương (đậu phụ, đậu nành,…). Nên ăn tăng số bữa thịt trắng (Thịt gà bỏ da, cá…) và giảm số bữa thịt đỏ (Thịt lợn, bò, ngan, vịt, chó…)
- Nhóm chất béo: Dầu thực vật (dầu đậu nành, dầu vừng,…)
- Nhóm rau quả:
+ Ăn đa dạng các loại rau, nhu cầu mỗi ngày (3-6 đơn vị) 300-500g rau củ (tăng cường các loại giàu chất xơ như rau ngót, súp lơ xanh, măng tây, mồng tơi, đậu đỗ…)
+ Các loại quả có hàm lượng đường thấp và trung bình: roi, thanh long, buởi, ổi, cam, dưa chuột, củ đậu, đu đủ chín…
- Sữa có chỉ số đường huyết thấp: Nutrien diabetes, Glucerna, Gluvita..…
- Chọn thực phẩm giàu kali, canxi, magie: Đậu tương, đậu xanh, cà chua, rau ngót, khoai lang, khoai tây,…Các loại đậu đỗ, sữa chua, phomai, sữa (nên chọn sữa không đường) rau (cải bó xôi, súp lơ, bắp cải, bí đỏ…)
- Một số hạt giàu chất xơ và omega-3: Hạt chia, hạt óc chó, đỗ tương rang,…
[[{"fid":"5823","view_mode":"default","fields":{"format":"default","field_file_image_alt_text[und][0][value]":"","field_file_image_title_text[und][0][value]":""},"type":"media","attributes":{"style":"width: 500px; height: 707px;","class":"media-element file-default"},"link_text":null}]]
3. Thực phẩm hạn chế dùng
- Miến dong, bánh mì trắng, gạo nếp (xôi, các loại bánh nếp…)
- Thực phẩm chứa nhiều cholesterol: Phủ tạng động vật, mỡ động vật,…
- Quả có hàm lượng đường cao: Nhãn, vải, mít, chuối, na, hồng xiêm, chôm chôm…
- Thực phẩm chế biến sẵn có nhiều muối: Thịt muối, giò, chả, dưa muối, cà muối, các loại bánh mặn, đồ hộp (Thịt hộp, cá hộp…), xúc xích…
- Bánh kẹo ngọt, quả sấy khô, nước ngọt có đường.
- Rượu, bia, thuốc lá, chất kích thích.
4. Chế biến thực phẩm:
- Nên chế biến thực phẩm dưới dạng luộc, hầm. Hạn chế các món rán, chiên, nướng.
- Chế biến các món ăn nhạt, giảm dần lượng muối tới mức dưới 5g/ngày.
- Các loại khoai củ không nên chế biến dưới dạng nướng vì có chỉ số đường máu cao.
- Hạn chế sử dụng các loại nước quả ép, xay sinh tố. Nên ăn cả múi, cả miếng để có chất xơ.
[[{"fid":"5824","view_mode":"default","fields":{"format":"default","field_file_image_alt_text[und][0][value]":"","field_file_image_title_text[und][0][value]":""},"type":"media","attributes":{"style":"width: 500px; height: 707px;","class":"media-element file-default"},"link_text":null}]]
Ví dụ minh hoạ
- Cách ước lượng 5g muối có trong các gia vị chứa nhiều muối:
5 gam muối (1 đơn vị muối) tương đương 1 thìa cafe đầy = 8g bột canh (1,5 thìa cafe) = 11g hạt nêm (2 thìa cafe đầy) = 25g nước mắm (2,5 thìa con cá) = 35g xì dầu (3,5 thìa con cá).
- Cách ước lượng sữa và một số thực phẩm chứa sữa
100ml (1 đơn vị sữa) tườn đương ½ cốc 200ml = 1 hộp sữa chua 100g = 1 miếng phomat 15g
- Cách ước lượng Thịt, cá, trứng…
Một đơn vị thịt tương đương 31g thịt lợn nạc (khoảng 4 miếng vừa) = 42g thịt gà = 47g trứng (1 quả trứng gà ta, nửa quả trứng vịt) = 35g cá (1 miếng vừa)…
- Cách ước lượng Rau, củ, quả:
1 đơn vị rau (80g) tương đương 1 nửa đĩa rau muống = một bát con đầy canh rau muống = 1 lưng bát con đỗ = 1 nửa bát con bí xanh
1 đơn vị quả (80g) tương đương 1 múi bưởi trung bình = 10-12 quả nho = 1 nửa quả xoài trung bình..
- Cách ước lượng nhóm ngũ cốc:
1 đơn vị tương đương 55g cơm tẻ (1/3 bát con cơm) = 95g khoai tây (1 củ trung bình) = 84g khoai lang (1 củ nhỏ) = 60g bánh phở (1/4 bát to)…
BS. Hoàng Thị Oanh - Khoa Dinh Dưỡng