Gần đây một số tác giả cho biết sau tiêm vaccine Moderna hoặc Pfizer-BioNTech có thể có một số trường hợp xuất hiện hiện tượng gọi là "cánh tay COVID", vậy, thực chất hiện tượng đó là gì và xử trí như thế nào để nhanh chóng biến mất "cánh tay COVID"?
[[{"fid":"3792","view_mode":"default","fields":{"format":"default","field_file_image_alt_text[und][0][value]":"","field_file_image_title_text[und][0][value]":""},"type":"media","attributes":{"style":"width: 500px; height: 311px;","class":"media-element file-default"},"link_text":null}]]
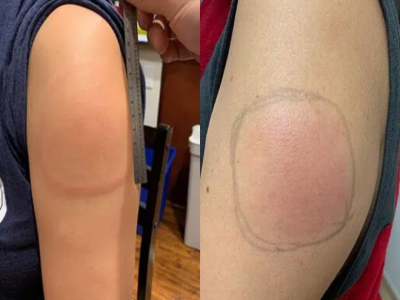
Biểu hiện của hiện tượng "cánh tay COVID": da vùng tiêm cảm thấy nóng ấm khi chạm vào.
"Cánh tay COVID" là gì?
Đó là phản ứng sau tiên vắc xin Moderna hoặc Pfizer-BioNTech phòng COVID -19 tại cánh tay, là một phản ứng của hệ thống miễn dịch mà một số người gặp phải sau khi tiêm vắc xin Moderna hoặc Pfizer-BioNTech, vì vậy, người ta gọi là "cánh tay COVID".
Thực ra, đây không phải là chuyện hiếm thấy sau tiêm bất kỳ một loại vaccine nào cho cả trẻ em và ngay cả người trưởng thành, đó là hiện tượng đau và sưng tấy tại chỗ tiêm là những phản ứng thường gặp với người sau tiêm vaccine, được gọi là phản ứng phụ nhẹ hay là phản ứng không mong muốn.
Tại sao xuất hiện triệu chứng "cánh tay COVID"?
Đó là một phản ứng da quá mẫn cảm tốc độ chậm - xảy ra trên hoặc xung quanh vết tiêm vaccine Moderna hoặc Pfizer-BioNTech. Xuất hiện sau vài ngày đến 1 tuần hoặc lâu hơn sau khi tiêm mũi thứ nhất hoặc mũi thứ hai.
Theo một số tác giả cho biết, một số nghiên cứu trên những người gặp phải hiện tượng này cho thấy, các triệu chứng "cánh tay COVID" thường xuất hiện khoảng 7 ngày sau mũi tiêm đầu tiên và 2 ngày sau mũi tiêm thứ hai ở một số người. Triệu chứng "cánh tay COVID" được cho là một phản ứng quá mức của hệ thống miễn dịch, thể hiện rằng các tế bào miễn dịch của cơ thể đang phản ứng với các tế bào cơ nơi đã hấp thụ vắc xin mRNA.
Tác dụng của vaccine phòng COVID-19 mRNA giúp cơ thể tạo ra một loại protein, gọi là protein S. Trong khi đó, trong một số trường hợp lại khiến hệ thống miễn dịch xác định đó là một tình trạng nhiễm trùng cần được loại bỏ, vì vậy, dẫn đến phản ứng của hệ miễn dịch quá mức, gây nên các dấu hiệu của triệu chứng "cánh tay COVID".
Tuy nhiên, hiện nay vắc xin COVID -19 mRNA vẫn còn rất mới, cho nên chúng ta vẫn chưa biết thật rõ ràng về cơ chế chính xác gây ra các triệu chứng của "cánh tay COVID", vì vậy, các nhà khoa học trên toàn thế giới vẫn đang tiếp tục nghiên cứu về hiện tượng này.
Các triệu chứng của "cánh tay COVID" là gì?
Đó là sau khi tiêm vaccine Moderna hoặc Pfizer-BioNTech, sau 7 ngày tiêm mũi 1 và 2 ngày sau khi tiêm mũi thứ 2, một số trường hợp có thể xuất hiện ngứa, (có thể ngứa dữ dội); phát ban đỏ hoặc đổi màu vùng da quanh chỗ tiêm với các kích thước khác nhau.
Trong một số trường hợp, phát ban có thể lan tới bàn tay hoặc ngón tay. Ngoài ra, có thể thấy sưng tấy; đau; da vùng tiêm cảm thấy nóng ấm khi chạm vào; xuất hiện các cục u cứng dưới da tại vị trí tiêm.
Như vậy, đây là một phản quá mẫn của hệ thống miễn dịch của một số người và không gây nguy hiểm gì, bởi vì, sự tồn tại của " cánh tay COVID" ở một số người chỉ thường kéo dài từ 3 - 5 ngày.
Tình trạng này sẽ không tiến triển nặng nề đến mức đe dọa tính mạng hoặc phản ứng dị ứng nghiêm trọng nào và cũng không liên quan đến phản vệ sau tiêm, tức là cơ thể vẫn hình thành kháng thể kháng COVID -19 một cách bình thường. Tìm hiểu và biết được điều này để người được tiêm vaccine Moderna hoặc Pfizer-BioNTech hoàn toàn yên tâm.
Nếu xảy ra hiện tượng"cánh tay COVID" nên xử trí như thế nào?
Mặc dù không nghiêm trọng, không đáng phải lo ngại nhưng "cánh tay COVID" có thể gây khó chịu và phiền toái cho người gặp phải.
Do vậy, trước hết cần hết sức bình tĩnh vì biết rằng không có gì nguy hiểm và hiện tượng đó không ảnh hưởng đến quá trình sinh kháng thể chống COVID-19.
Đồng thời nên báo cho bộ phận y tế theo dõi việc tiêm chủng để có hướng dẫn hoặc chỉ định điều trị thích hợp tránh gây hiện tượng khó chịu và phiền toái cho người được tiêm vaccine. Trong khi chờ xử trí của y tế có thể chườm mát (không chườm lạnh) tại nhà có thể giúp giảm đau, sưng và ngứa.
Xin lưu ý là điều trị "cánh tay COVID" không làm giảm phản ứng của hệ thống miễn dịch với vaccine Moderna hoặc Pfizer-BioNTech đã được tiêm. Mặt khác hiện tượng "cánh tay COVID" kéo dài (nếu có) sau mũi tiêm thứ nhất vaccine Moderna hoặc Pfizer-BioNTech không phải là lý do để trì hoãn hay chống chỉ định tiêm mũi thứ hai vaccine Moderna hoặc Pfizer-BioNTech, bởi vì, đó là điều cần thiết để có được hiệu quả miễn dịch tốt nhất.
Do đó, để phòng chống COVID-19 thì vaccine là lá chắn tốt nhất không phải bàn cãi, bên cạnh đó mọi người phải thực hiện nghiêm túc "5K" ngay cả khi đã được tiêm đầy đủ vaccine. Những địa phương đang thực hiện giãn cách càng phải thực hiện một cách thật nghiêm túc.
Theo Sức khỏe và đời sống